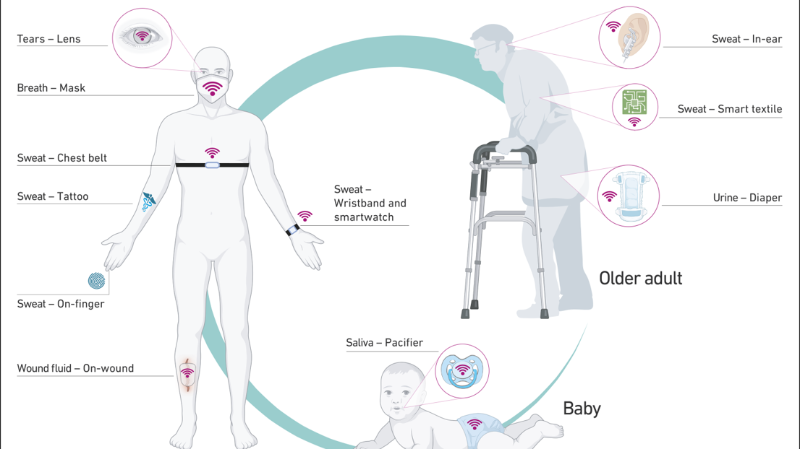
Comment les capteurs les plus récents analysent les fluides corporels
En bref
- La prochaine génération d'appareils portables sera également capable de mesurer les données biochimiques des fluides corporels.
- La mesure continue, peu invasive et non invasive de certains biomarqueurs est possible dans presque toutes les phases de la vie, quel que soit l'endroit.
- Les scientifiques de l'ETH Zurich ont montré quels points particuliers doivent être pris en compte pour garantir que de tels dispositifs puissent être utilisés avec succès à l'avenir.
Une smartwatch pour mesurer le pouls et une application pour smartphone pour contrôler la tension artérielle : les capteurs portables permettent déjà de suivre certaines fonctions vitales du corps de manière assez fiable, et certains de ces dispositifs peuvent déjà être utilisés dans le cadre de diagnostics cliniques. Toutefois, les diagnostics basés sur des données biochimiques nécessitent encore des échantillons de fluides corporels tels que le sang et l'urine, qui doivent être envoyés au laboratoire pour être analysés. La collecte de ces échantillons peut s'avérer pénible et compliquée, mais aussi longue et souvent coûteuse.
Mais la prochaine génération de capteurs portables devrait également permettre de réaliser des analyses biochimiques. À l'avenir, ces capteurs fourniront des informations précieuses sur l'état de santé de leur porteur ou porteuse en analysant les fluides corporels tels que la sueur, l'haleine, la salive, les larmes et l'urine. Bien que nombre de ces avancées ne soient pas encore prêtes à être commercialisées, elles sont certainement réalisables. C'est ce qui a conduit le Dr Noé Brasier, chercheur en début de carrière au Collegium Helveticum, et Jörg Goldhahn, professeur à l'ETH Zurich, à s'associer à des chercheuses et chercheurs de premier plan dans le domaine des capteurs portables et à réaliser une étude approfondie. Leur étude a été publiée récemment dans la revue Nature.
Du nourrisson au senior
Les avantages des capteurs portables sont évidents : ils permettent une surveillance continue des variables de santé sans que les patientes et patients aient à se rendre dans un cabinet médical ou une pharmacie. «Pour les personnes âgées qui souffrent de stress thermique, la vie serait beaucoup plus facile si un dispositif portable pouvait leur rappeler à temps de boire suffisamment, ou si un capteur pouvait déclencher une alarme lorsque leurs électrolytes atteignent un niveau critique», explique Noé Brasier, lui-même médecin et auteur principal de l'article.
En outre, ces capteurs ne sont pas ou peu invasifs. Noé Brasier donne un exemple : «Les tentatives de prélèvement de sang sur les bébés et les enfants en bas âge, sans parler de l'insertion d'un cathéter, ne sont pas toujours couronnées de succès. Cela peut entraîner des retards importants et est souvent pénible pour les jeunes patients et patientes et leurs parents. Il serait beaucoup plus simple et pratique qu'un capteur placé sur la peau du bébé ou dans sa couche effectue les analyses de laboratoire et/ou d'urine. De même, des masques faciaux capables de détecter des virus tels que le SRAS-CoV-2 sans qu'il soit nécessaire d'effectuer un prélèvement nasal désagréable auraient été les bienvenus lors de la dernière pandémie.
Beaucoup de choses sont possibles - mais cela a-t-il un sens ?
La créativité des scientifiques est impressionnante, tout comme la variété des dispositifs concevables, allant d'une tétine qui mesure la déshydratation des nourrissons à des tatouages qui indiquent le taux de sucre dans le sang, en passant par des lentilles de contact qui fournissent des données à partir des larmes de l'utilisateur ou utilisatrice. «Lorsque nous avons discuté des possibilités avec des ingénieures et ingénieurs, des médecins et des collègues d'autres disciplines il y a un an, nous nous sommes rendu compte qu'il fallait réfléchir aux types de capteurs les plus judicieux et aux points auxquels il fallait accorder une importance particulière lors de la mise au point de tels dispositifs», explique Jörg Goldhahn, auteur principal de l'article.
La considération essentielle est évidente : les dispositifs portables doivent être quelque chose que les patients ont envie de porter. «C'est pourquoi nous recommandons de toujours développer les capteurs en collaboration avec les personnes qui en auront besoin plus tard», précise Noé Brasier. Mais les avantages médicaux de ces dispositifs doivent également faire l'objet d'une évaluation critique. Tout ce qui peut être mesuré n'offre pas forcément un avantage clinique. «Il ne s'agit pas de mesurer n'importe quelle variable. Il s'agit de savoir ce que cette mesure signifie dans le contexte concerné et quelles en sont les conséquences cliniques», précise-t-il.
Par exemple, la protéine C réactive (CRP) est un marqueur de l'inflammation dans l'organisme et se mesure en milligrammes par litre. Chez les adultes en bonne santé, le taux de CRP est normalement inférieur à 5 mg/l. «Si un patient ou une patiente a un taux de CRP sanguin de 150 mg/l, cela ne nous dit pas grand-chose. Ce qui est décisif pour l'évaluation clinique, c'est de savoir si la valeur de la veille était normale ou si elle était de 300 mg/l. Nous pouvons alors dire si la personne est malade ou non. Nous pouvons alors dire si la santé de la personne s'est détériorée ou améliorée».
Bien afficher les relevés
Viennent ensuite les obstacles techniques : Combien de temps un capteur peut-il continuer à mesurer ? Comment peut-il être stocké et nettoyé ? Combien d'électricité consomme-t-il, et quelle en est la source ? Et surtout, quelle est la qualité et la fiabilité des données qu'il fournit ? «La validation minutieuse des données de mesure sera déterminante pour l'établissement ou non d'un dispositif donné», explique Jörg Goldhahn, «car personne ne se fiera à des relevés incertains».
Dans un deuxième temps, les signaux émis par les dispositifs portables doivent être traités, interprétés et affichés d'une manière compréhensible pour les utilisateurs et utilisatrices, qu'il s'agisse des patientes et patients eux-mêmes ou des professionnels et professionelles de la santé. À l'avenir, cette tâche incombera de plus en plus à l'intelligence artificielle, ce qui accélérera encore le développement des dispositifs portables.
Fasciné par la sueur
C'est la sueur qui a conduit l'auteur principal Brasier à se familiariser avec les wearables. Alors que de nombreuses personnes lèvent le nez sur ce liquide corporel, M. Brasier ne tarit pas d'éloges à son sujet : «Des situations différentes nous amèneront toujours à transpirer différemment et sur des parties différentes du corps. Mais ce n'est pas la seule raison pour laquelle notre sueur contient une quantité incroyable d'informations». L'utilisation de ces informations est un moyen simple et direct de tirer des conclusions sur l'état de santé d'une personne. «La surface de la peau est mon grand favori, mais le choix du capteur dépend naturellement de l'application médicale. Dans le cas d'une pneumonie, par exemple, il est probablement préférable d'analyser l'haleine du patient», explique M. Brasier. Cependant, après avoir préparé cette nouvelle vue d'ensemble, il est bien conscient qu'il reste encore beaucoup de travail de recherche et de développement à accomplir, notamment en ce qui concerne les concepts cliniques. Ce n'est qu'à cette condition que les nouveaux dispositifs portables recevront une approbation officielle et qu'ils seront bénéfiques pour toutes les parties concernées, en particulier les patients.